:: ‘#Saúde’
O câncer pode estar no DNA da sua família: maior estudo genômico do Brasil encontra mutação hereditária em 1 a cada 10 pacientes
Estudo pioneiro mostra que identificar a alteração genética antes de a doença aparecer pode mudar radicalmente o que médico e paciente fazem a seguir.
/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2026/s/h/wqazSbQzu51AljXcTotw/adobestock-143340070.jpeg) Foto: AdobeStock
Foto: AdobeStock
Imagine descobrir, depois de um diagnóstico de câncer, que a doença não surgiu apenas por acaso —e que seus filhos, irmãos e pais podem carregar a mesma predisposição no DNA, sem saber. Foi exatamente isso que aconteceu com parte dos pacientes acompanhados pelo maior estudo genômico do câncer já realizado no Brasil.
O trabalho, publicado no periódico científico The Lancet Regional Health – Americas, sequenciou o genoma completo de 275 pacientes com câncer de mama, próstata ou intestino em hospitais públicos das cinco regiões do país.
O resultado mais impactante: 1 em cada 10 carregava uma mutação hereditária —uma falha no DNA que aumenta drasticamente o risco de câncer e pode ser passada de geração em geração.
O estudo faz parte do Mapa Genoma Brasil, iniciativa do Ministério da Saúde financiada pelo Programa de Apoio ao Desenvolvimento Institucional do Sistema Único de Saúde (PROADI-SUS), coordenada pelo Hospital BP – A Beneficência Portuguesa de São Paulo.
O que isso muda na vida de quem tem câncer
Descobrir uma mutação hereditária não é apenas uma informação científica. Ela pode mudar o tratamento do paciente de imediato.
👩🏫 Parece complicado? Te explicamos.
➡️ Quem tem câncer de mama e carrega uma mutação nos genes BRCA1 ou BRCA2, por exemplo, pode passar a ser elegível para uma classe de medicamentos chamada inibidores de PARP —drogas que funcionam em tumores com esse tipo específico de defeito genético. Sem o teste, o médico pode nem saber que essa opção existe para aquele paciente.
➡️ Já no câncer de intestino, pacientes com mutações em genes como MLH1, MSH6 ou PMS2 costumam apresentar tumores com uma característica chamada instabilidade de microssatélites —e isso indica que eles podem responder bem à imunoterapia, um tratamento que ativa o próprio sistema imunológico contra o câncer.
É uma mudança de rota terapêutica que só se descobre com o teste genético.
“Nem toda mutação muda a droga imediatamente, mas todas
mudam alguma coisa —a vigilância, a possibilidade de cirurgia
preventiva, o alerta para a família”, explica o urologista e
cirurgião oncológico Gustavo Cardoso Guimarães, diretor do
Instituto de Urologia, Oncologia e Cirurgia Robótica (IUCR)
e pesquisador principal do estudo.
O parente que ainda não sabe que está em risco
Talvez o achado mais urgente do estudo seja este: entre os familiares dos pacientes que tinham mutação e aceitaram fazer o teste, quase 40% também carregavam a mesma alteração no DNA —sem ter desenvolvido nenhum câncer ainda.
É aí que o diagnóstico genético muda de patamar. Quando a mutação é encontrada antes da doença aparecer, médicos conseguem iniciar protocolos de vigilância e prevenção em pessoas que, muitas vezes, nem imaginavam estar em risco.
- Quem carrega mutações no gene BRCA1, por exemplo, pode ter risco de câncer de mama que chega a 85% ao longo da vida —e de câncer de ovário, a até 60%. Para esses casos, as diretrizes médicas recomendam ressonância magnética anual a partir dos 25 anos e, dependendo da situação, cirurgia preventiva.
- Já mutações no gene TP53 —associadas à Síndrome de Li-Fraumeni— estão ligadas a um risco ainda mais amplo: mais de 90% de chance de desenvolver algum tipo de câncer ao longo da vida. O acompanhamento inclui ressonância magnética de corpo inteiro anual e vigilância multidisciplinar.
- No caso da Síndrome de Lynch, causada por mutações em genes como MLH1, o risco de câncer de intestino pode chegar a 80%, levando à recomendação de colonoscopias frequentes desde cedo.
“Só esperar e monitorar sem um plano estruturado não é uma
conduta adequada para quem carrega essas variantes de alto
risco”, diz Guimarães. “A diferença entre encontrar a mutação
antes ou depois do tumor aparecer pode ser, literalmente, a
diferença entre prevenir e tratar.”
/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2026/t/k/3q53zzSbWPOSQxf9AkeQ/adobestock-232580196.jpeg) Foto: AdobeStock
Foto: AdobeStock
Uma mutação especificamente brasileira
O estudo também identificou casos da mutação TP53 R337H, associada à Síndrome de Li-Fraumeni, condição genética que aumenta fortemente o risco de câncer ao longo da vida.
Essa variante tem uma relação especial com o Brasil. Pesquisas lideradas pela oncogeneticista Maria Isabel Achatz, do Hospital Sírio-Libanês, mostraram que ela se disseminou no país a partir de um ancestral comum que viveu há cerca de 300 anos, principalmente nas regiões Sul e Sudeste.
Hoje, estudos estimam que a alteração esteja presente em cerca de 1 a cada 300 pessoas em algumas regiões brasileiras —uma frequência muito acima da observada em outros países. Segundo os pesquisadores, a presença recorrente da mutação no novo estudo reforça a importância de ampliar o rastreamento genético no país.
Por que estudar o DNA da população brasileira?
O trabalho também reforça um problema conhecido da genética: a maioria dos grandes bancos de dados usados no mundo foi construída principalmente com populações europeias.
Isso dificulta a interpretação de variantes genéticas encontradas em populações miscigenadas, como a brasileira.
No estudo, quase 59% dos participantes se declararam pardos, refletindo a mistura histórica entre populações indígenas, europeias, africanas e asiáticas no país.
Isso significa que algumas alterações genéticas identificadas em brasileiros ainda podem ser classificadas como “variantes de significado incerto” simplesmente porque faltam dados sobre populações semelhantes.
Para os pesquisadores, ampliar estudos genéticos no Brasil ajuda não apenas a entender melhor o risco de câncer na população, mas também a tornar diagnósticos e tratamentos mais precisos.
O que o SUS ainda não consegue oferecer
O modelo utilizado no estudo —com equipamentos de última geração e aconselhamento genético especializado— não está disponível na maioria dos hospitais públicos brasileiros.
“O Brasil tem menos de 500 geneticistas clínicos para uma população
de 215 milhões de pessoas, e os serviços de
oncogenética estão concentrados nos grandes centros
urbanos”, diz Guimarães.
📑 O caminho mais realista para ampliar esse acesso, segundo o pesquisador, começa com algo mais simples: um questionário de histórico familiar, aplicado por um enfermeiro treinado, que identifique quem tem maior probabilidade de carregar uma mutação hereditária.
Esse paciente seria então encaminhado a um centro de referência para fazer o teste —e a informação voltaria ao médico que o atendeu originalmente.
O estudo está em seu segundo ciclo. Nos próximos anos, deve fornecer base para que o Ministério da Saúde avalie a incorporação de testes genéticos e protocolos de cuidado específicos ao SUS.
Se você tem histórico de câncer na família, o que saber
- Câncer de mama, ovário, intestino ou próstata em parentes próximos —especialmente antes dos 50 anos— pode ser sinal de predisposição hereditária.
- Médicos podem solicitar avaliação em serviços de oncogenética disponíveis em hospitais de referência do SUS.
- O teste genético, quando indicado, identifica se há mutação e orienta a vigilância para outros membros da família.
- Encontrar a mutação antes do câncer aparecer permite agir preventivamente —com exames mais frequentes ou, em alguns casos, cirurgia preventiva.
Fonte: G1
Novembro Azul: Transição e ida ao urologista podem contribuir para prevenção com saúde masculina e câncer de próstata
O número de internados em decorrência de câncer de próstata na Bahia registrou um aumento entre 2021 a 2024. Dados da Secretaria de Saúde do Estado disponibilizados, mostraram que internações em decorrência da doença subiu de 2739 para 3617 nos últimos quatro anos. Em 2022, por exemplo, foram 3142 casos, seguidos por 3103 em 2023. Já neste ano, até o último dia 24 de outubro foram notificados 2341. Já a quantidade de óbitos obteve uma queda entre o ano passado e 2025, indo de 1575 a 1138 respectivamente.
No entanto, entre 2021 a 2023, foi obtido um crescimento de mortes pela doença, com 1420 casos, seguido por 1500 e 1608 respectivamente. Um dos fatores que pode influenciar em hospitalizações e mortalidade é a ausência de cuidado de homens com a saúde masculina, em especial por parte de pacientes não procurarem atendimento com profissionais da área de urologia.
 Foto: Reprodução GOV BR
Foto: Reprodução GOV BR
Em entrevista ao Bahia Notícias, o urologista Roberto Rossi alertou acerca da questão e apontou que a transição e ida de homens, principalmente os jovens, para profissionais do segmento podem ajudar na prevenção e cuidado com a saúde masculina e no câncer de próstata.
“A transição atrasada não aumenta o risco para o jovem de ser vítima de algum tipo de câncer, mas vai auxiliar bastante no desenvolvimento da consciência do jovem em cuidar da saúde de forma preventiva, saber se proteger de ISTs, ter cuidado com a iniciação na vida sexual e até saber como cuidar da sua higiene íntima. Além disto, esta nova relação com o urologista ou outro profissional servirá também de referência não só para os pais, mas também para o jovem”, explicou o médico.
Segundo ele, o profissional da área de urologia é referência para a saúde do homem, da infância até a idade avançada, especialmente na prevenção e cuidado à saúde.
“Não tenho dúvida alguma que assim como a ginecologista culturalmente é a referência para as jovens, o urologista, é o profissional que cuida do homem desde sua infância até a idade avançada, principalmente do ponto de vista cirúrgico e preventivo. Ele tem a qualificação mais do que suficiente para cuidar do homem e mostrar a ele que a importância de cuidar da saúde não é uma opção, mas uma decisão inteligente, corajosa e que pode transformar sua vida”, observou.
O especialista contou ainda sobre a importância e como deve ser feita a transição do público masculino para consultas em urologia.
“Caso o urologista seja o profissional escolhido pelos pais, acredito que antes da puberdade, quando as transformações começam, ele deve visitá-lo para que a relação seja estabelecida e os cuidados com a saúde sejam iniciados. Na minha opinião, deve ser uma transição leve, com a participação dos dois profissionais, com troca de informações e em decisão compartilhada com os pais e o adolescente”, afirmou Rossi.
O presidente da Sociedade Brasileira de Urologia (SBU-BA), Humberto Ferraz, disse que o período recomendado para acompanhamento com urologista e clínico geral, seria a partir de 12 a 14 anos. De acordo com Ferraz, não existe periodicidade recomendada para acompanhamento urológico, mas após os 45 anos, é indicado acompanhamento anual. Essa mesma faixa-etária também é recomendada para o diagnóstico de câncer de próstata.
“A triagem para avaliar o risco de presença de câncer de próstata seria para todos os homens que têm fatores de risco maior como história familiar, cor negra e idade a partir dos 50 anos. Então, essas características secundárias vão se desenvolver entre os 12 e 14 anos. Acho que seria o período no qual ele começa a ter talvez o urologista como uma referência médica, e também o seguimento clínico conforme demanda. Ter um segmento com o médico clínico também, acho que é importante para a questão respiratória cardiovascular, principalmente na idade adulta acho que é importante”, pontua.
Humberto apontou ainda que a prevenção secundária, com diagnóstico precoce, pode proporcionar tratamentos curativos e reduzir a mortalidade.
“Essa prevenção secundária, que é o diagnóstico precoce, pode proporcionar tratamentos curativos e reduzir a mortalidade. Não temos como intervir de uma forma direta na frequência, no surgimento, mas uma vez que surge e o diagnóstico seja feito de início certamente pode haver queda nesta mortalidade”, comentou.
Um dos pacientes que foi pela primeira vez a uma consulta com urologista foi o administrador de empresa, Alessandro Costa. Ao Bahia Notícias, ele contou que passou por um atendimento devido a idade e ao histórico familiar.
“Fui a minha médica clínica, que sempre acompanha minha saúde, e meu exame de PSA apresentou resultado normal. Mas, devido à minha idade e ao histórico de que meu pai — com quem não tive convivência, pois fui adotado legalmente — provavelmente faleceu de câncer de próstata, a médica sugeriu que eu também procurasse um urologista”, revelou.
Para Alessandro, a ida aos especialistas de urologia auxiliou para sua saúde e pode contribuir para a de outros homens.
“Sim, nós homens precisamos estar mais atento a higiene no pênis e usar preservativo nas relações sexuais. O conhecimento e autocuidado é de suma importância para o bem-estar de nós”, relatou.
Fonte: Bahia Notícias
AVC silencioso é 10 vezes mais comum do que os sintomáticos e pode causar demência progressiva
Fraqueza ou dormência súbita em um lado do corpo, dificuldade para falar ou entender, alterações visuais, tontura e perda de equilíbrio. Quando se pensa em AVC (Acidente Vascular Cerebral), os sintomas perceptíveis são os mais citados. Mas, na verdade, a ausência deles caracteriza a maioria dos derrames mundo afora.
A demência é o principal sintoma do AVC silencioso, caracterizado por não ser súbito ou visível, mas que se acumula com o tempo e têm um grande impacto na cognição. Médicos dizem que não se deve, de maneira alguma, ignorá-lo.
 Foto: Agência Brasil/Bahia Noticias
Foto: Agência Brasil/Bahia Noticias
Nesta quarta-feira (29) se celebra o Dia Mundial do AVC, data estabelecida pela OMS (Organização Mundial da Saúde) e pela Federação Mundial de Neurologia para promover a conscientização sobre os sinais de alerta, tratamento e medidas de prevenção.
Um estudo da Associação Americana do Coração diz que, para cada pessoa que sofre um AVC com sintomas claros, cerca de dez são silenciosos. O estudo ainda mostra que entre 8% e 31% da população apresenta essas lesões, e o número aumenta com a idade.
A neurologista Sheila Martins, presidente da Rede Brasil AVC, diz que os “pequenos infartos silenciosos” (como são chamados pequenos AVCs isquêmicos) acontecem porque pequenas áreas do cérebro vão perdendo circulação ao longo dos anos, causando um declínio progressivo da memória, do raciocínio, do juízo e da capacidade de planejamento.
Segundo a médica, os AVCs não são realmente silenciosos —sua manifestação é a perda de memória e o comprometimento cognitivo, o que faz com que o AVC seja a segunda principal causa de demência no mundo.
 Foto: CANIM
Foto: CANIM
Os sintomas podem não ser súbitos, mas se acumulam com o tempo e têm um impacto enorme na cognição. Eles são:
– Tontura
– Desequilíbrio
– Visão dupla
– Perda momentânea da visão de um olho
– Dificuldade de coordenar movimento
– Formigamento em parte do corpo
– Confusão mental leve e transitória.
A médica diz que é possível passar anos sem saber que se teve um AVC e encontrar indícios em exames de tomografia ou ressonância. “Nesses casos, o mais importante é investigar por que o AVC aconteceu — se há hipertensão, fibrilação atrial, diabetes, colesterol alto, tabagismo, entre outros fatores. Identificar e tratar a causa é essencial para evitar novos eventos”, diz Martins.
Percebendo os sintomas, é importante procurar avaliação médica rápida. O tratamento é uma corrida contra o tempo: cada minuto conta. Nos casos leves, se houver demora, há um risco alto de um novo AVC em pouco tempo ou de se tornar grave, diz a neurologista. Os efeitos mais graves da doença são paralisia corporal, perda de visão e de capacidade de fala, coma ou morte cerebral.
A recomendação é procurar rapidamente um centro de saúde que tenha equipamentos que realizam os procedimentos de trombólise e trombectomia. “Não marque consulta nem procure a UPA. AVC mesmo leve ou AIT (ataque isquêmico transitório) é uma urgência médica e deve ser atendido imediatamente em um centro de AVC”, diz Martins.
Prevenir, no entanto, é a medida mais eficaz. Manter a pressão abaixo de 12/8, não fumar, evitar álcool em excesso, adotar alimentação equilibrada, praticar exercícios, controlar o peso e tratar doenças cardíacas são medidas essenciais.
Fonte: Bahia Notícias
Pressão 12 por 8: o que é indicado para quem é pré-hipertenso? Saiba o que são as ‘medidas não medicamentosas’
Mudanças como a prática frequente de exercício físico, adoção de uma dieta mais saudável e redução do estresse são fundamentais para o controle da pressão arterial.
Por muito tempo, a pressão de 12 por 8 foi considerada o limite do normal. Agora, com a nova diretriz, esse valor passa a ser classificado como pré-hipertensão, exigindo atenção médica.
⚠️Mas isso não significa que quem tem pressão 12 por 8 vai precisar começar a tomar remédio para controle da pressão.
Rogerio Petrassi, médico cardiologista do Hospital Beneficência Portuguesa, explica que, nesses casos, ainda não é necessário iniciar nenhum tipo de tratamento medicamentoso, mas é fundamental adotar algumas medidas de prevenção.
“É importante estabilizar os fatores de risco que
possam contribuir para o desenvolvimento
da hipertensão arterial”, alerta Petrassi.
A nova Diretriz Brasileira de Hipertensão Arterial, divulgada na quinta-feira (18), indica que, nesses casos, o indicado são as medidas não medicamentosas (MNM).
➡️Em resumo, essas medidas incluem:
- Não fumar
- Adotar uma dieta saudável
- Controlar o peso corporal
- Fazer atividade física regularmente
- Ingerir pouca ou nenhuma bebida alcoólica
- Realizar práticas de controle do estresse
Apesar de já serem indicadas para o público geral, elas se tornam ainda mais importantes para quem já está em um quadro considerado de pré-hipertensão.
 Foto: Internet
Foto: Internet
Perda de peso e atividade física
Os especialistas detalham no documento que a hipertensão arterial está fortemente relacionada ao sobrepeso e à obesidade.
“Mesmo sem alcançar o peso corporal desejável, a perda
de peso reduz a pressão arterial e o risco cardiovascular
proporcionalmente à duração da perda de peso”,
afirmam os especialistas.
Assim, o controle do peso corporal é uma medida essencial para pacientes já hipertensos ou com quadros de pré-hipertensão.
A manutenção do peso depende da “adoção de hábitos saudáveis, complementados por condutas medicamentosas e cirúrgicas, quando necessárias”, pontua a diretriz.
Nesse contexto, outra recomendação é fundamental: a prática de exercícios físicos.
“A prática de atividade física […] reduz em até 19% a incidência
de hipertensão arterial e, nos pacientes com hipertensão,
diminui em cerca de 30% o risco de mortalidade”,
alerta o documento.
Os benefícios acontecem tanto com os treinamentos aeróbicos como com exercícios de resistência.
Mudanças na dieta
Outro ponto fundamental para a redução do risco de desenvolvimento de hipertensão são as mudanças na dieta.
Para quem precisa fazer o controle da pressão, a recomendação é adotar o padrão alimentar conhecido como DASH (sigla em inglês para Dietary Approaches to Stop Hypertension).
🥗A dieta DASH prioriza o consumo de:
- Frutas
- Hortaliças
- Laticínios com baixo teor de gordura
- Cereais integrais
- Carnes magras
- Frutas oleaginosas
🚫Ela restringe o consumo de:
- Gorduras saturadas
- Carnes gordurosas
- Grãos refinados
- Açúcar de adição
/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2025/I/U/QqROAdRlAkpgZK75fymA/42589-1-.jpg) Fonte: Freepik
Fonte: Freepik
É rica em potássio, cálcio, magnésio e fibras, contendo quantidades reduzidas de sódio, colesterol, gordura total e saturada.
O documento destaca, especificamente, as vantagens do aumento do consumo de potássio.
“Como dietas ricas em potássio refletem um padrão alimentar
saudável, elas são a forma recomendada para aumentar a ingestão
desse mineral”, afirmam os especialistas.
Outra recomendação importante é a redução no consumo de sódio. A restrição na ingestão de sal promove uma diminuição proporcional da pressão arterial.
Controle do estresse
Por fim, os especialistas alertam que o estresse mental também está associado a um maior risco de desenvolvimento de hipertensão.
Nesse sentido, recomenda-se medidas para redução do estresse, ainda que apresentem menor certeza de evidência em relação às demais intervenções de mudanças no estilo de vida.
🧘🏻♀️Entre as práticas que podem ser adotadas estão:
- Meditação
- Respiração lenta e guiada
/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2025/l/L/T6Lkd7T7SDUoo7UrVmIA/250918-info-mudanca-tratamento-hipertensao.png)
O Deputado Federal Antônio Brito destina R$ 2,5 milhões para a saúde de Itapetinga.
O deputado federal Antônio Brito (PSD), destinou uma emenda para o município de Itapetinga. A emenda no valor de R$ 2,5 milhões será destinada para a saúde do município.

Com esses novos recursos, para custeio dos serviços de atenção primária, a saúde de Itapetinga, avança na oferta de serviços à população, garantindo uma assistência de saúde mais robusta e eficiente.
Assim, o Deputado Antônio Brito reafirma seu compromisso com a população de Itapetinga, se mostrando o Deputado mais atuante no município, sempre se fazendo presente, acompanhando as demandas e enviando recursos para cuidar ainda melhor da nossa cidade.
Fonte: Ascom
Alexandre Iossef, Gerente Administrativo do HCR, tem semana produtiva em Brasília
Nesta semana, o Gerente Administrativo das Santas Casas de Jequié e Itapetinga, Alexandre Iossef participou do 33º Congresso das Santas Casas, em Brasília, onde as pautas do setor filantrópico foram amplamente debatidas.

Ontem também ocorreu a assinatura do Termo de Cooperação Técnica entre a Santa Casa de Jequié, o Hospital Cristo Redentor – HCR (Itapetinga) e a Santa Casa Portuguesa do Peso da Régua. Essa parceria une Brasil e Portugal, criando oportunidades de intercâmbio e projetos para fortalecer a saúde filantrópica e ampliar o cuidado a quem mais precisa.

Com a presença de lideranças como o deputado federal Antonio Brito, do presidente da CMB, Mirocles Veras, do presidente da União das Santas Casas Portuguesas, Manuel de Lemos e representantes da Federação das Santas Casas da Bahia, o compromisso segue firme na missão de oferecer uma saúde mais humana e efetiva para a população!
Fonte: Ascom
05/8 – Dia Nacional da Saúde e Nascimento de Oswaldo Cruz
O Dia Nacional da Saúde, comemorado em 05 de agosto, é o dia de nascimento de Oswaldo Cruz. A Lei nº 5.352/1967 oficializou e inseriu a comemoração no calendário brasileiro com a finalidade de promover a educação sanitária e despertar a consciência do valor da saúde, bem como homenagear e recordar a vida e a obra desse importante personagem na história do combate e erradicação das epidemias da peste, febre amarela e varíola no Brasil, no final do século XIX e começo do século XX.
 Foto: Ministério da Saúde
Foto: Ministério da Saúde
Nascido em 1872, foi responsável pela criação do Instituto Soroterápico Federal (atualmente conhecido como Fundação Oswaldo Cruz – Fiocruz) e da fundação da Academia Brasileira de Ciências.
Graduou-se na Faculdade de Medicina do Rio de Janeiro em 1892, apresentando a tese de doutoramento “A vehiculação microbiana pelas águas”. Antes de concluir o curso, já publicara dois artigos sobre microbiologia na revista Brasil Médico.
Seu interesse pela microbiologia levou-o a montar um pequeno laboratório no porão de sua casa. Contudo, a morte de seu pai, no mesmo ano de sua formatura, impediu o aprofundamento de seus estudos por um tempo. Dois anos depois, a convite de Egydio Salles Guerra, que se tornaria seu amigo e biógrafo, trabalhou na Policlínica Geral do Rio de Janeiro, onde era responsável pela montagem e a chefia do laboratório de análises clínicas. Em 1897 Oswaldo Cruz viajou para Paris, onde permaneceu por dois anos estudando microbiologia, soroterapia e imunologia, no Instituto Pasteur, e medicina legal no Instituto de Toxicologia.
Dois anos depois, o jovem bacteriologista assumiu a direção do Instituto e trabalhou para ampliar suas atividades para além da fabricação de soro antipestoso, incluindo a pesquisa básica aplicada e a formação de recursos humanos. No ano seguinte, chegou ao comando da Diretoria-Geral de Saúde Pública (DGSP).
Oswaldo Cruz teve que empreender uma campanha sanitária de combate às principais doenças da então capital federal: febre amarela, peste bubônica e varíola. Para isso, adotou métodos como o isolamento dos doentes, a notificação compulsória dos casos positivos, a captura dos vetores – mosquitos e ratos –, e a desinfecção das moradias em áreas de focos. Utilizando o Instituto Soroterápico Federal como base de apoio técnico-científico, deflagrou campanhas de saneamento e, em poucos meses, a incidência de peste bubônica diminuiu com o extermínio dos ratos, cujas pulgas transmitiam a doença.
Ao combater a febre amarela, na mesma época, Oswaldo Cruz enfrentou vários problemas. Grande parte dos médicos e da população acreditava que a doença se transmitia pelo contato com as roupas, suor, sangue e secreções de doentes. No entanto, Oswaldo Cruz acreditava em uma nova teoria: o transmissor da febre amarela era um mosquito. Assim, suspendeu as desinfecções, método tradicional no combate à moléstia, e implantou medidas sanitárias com brigadas que percorreram casas, jardins, quintais e ruas, para eliminar focos de insetos. Sua atuação provocou violenta reação popular.
Em 1904, com o recrudescimento dos surtos de varíola, o sanitarista tentou promover a vacinação em massa da população. Os jornais lançaram uma campanha contra a medida. O congresso protestou e foi organizada a Liga contra a vacinação obrigatória. No dia 13 de novembro, estourou a rebelião popular e, no dia 14, a Escola Militar da Praia Vermelha se levantou. O Governo derrotou a rebelião, que durou uma semana, mas suspendeu a obrigatoriedade da vacina. Mesmo assim, em 1907, a febre amarela estava erradicada do Rio de Janeiro. Em 1908, em uma nova epidemia de varíola, a própria população procurou os postos de vacinação.
A luta contra as doenças ganhou reconhecimento internacional em 1907, quando Oswaldo Cruz recebeu a medalha de ouro no 14º Congresso Internacional de Higiene e Demografia de Berlim, na Alemanha, pelo trabalho de saneamento do Rio de Janeiro. Oswaldo Cruz ainda reformou o Código Sanitário e reestruturou todos os órgãos de saúde e higiene do país.
Com insuficiência renal, morreu em 11 de fevereiro de 1917, com apenas 44 anos.
 Foto: Ministério da Saúde
Foto: Ministério da Saúde
A data comemorativa objetiva despertar valores relacionados à saúde, cuja definição vai muito além da ausência de doenças, pois está diretamente relacionada à presença de uma autêntica qualidade de vida no cotidiano da população.
Ser saudável depende de uma série de fatores físicos e mentais que devem fazer parte da rotina de todos, como uma boa alimentação, privilegiando alimentos frescos em detrimento de alimentos processados e ultra processados, ingestão suficiente de água, a prática de atividades físicas, lazer e descanso.
Fonte: Biblioteca Virtual em Saúde / Ministério da Saúde
Alopécia genética: entenda condição e por que afeta homens e mulheres
O tratamento envolve o uso de medicamentos que ajudam a retardar a progressão da doença e estimular o crescimento capilar.
Um tipo de calvície, a alopécia androgenética é uma condição genética que leva ao afinamento progressivo dos fios e à perda capilar. Segundo a dermatologista Marcia San Juan Dertkigil, especialista em tricologia médica, a principal causa da condição é a ação do hormônio diidrotestosterona (DHT) nos folículos capilares, provocando sua miniaturização até a interrupção do crescimento.
Nos homens, a queda geralmente ocorre na forma de “entradas” e diminuição dos fios no topo da cabeça, podendo evoluir para calvície total. Já nas mulheres, a perda é mais difusa, com alargamento da risca central do cabelo, mas sem formação de áreas completamente calvas.
 Foto: genera.com
Foto: genera.com
A dermatologista Fabiola Bordin, especialista em dermatologia pelo Hospital do Servidores do Estado do Rio de Janeiro, destaca que a predisposição genética pode vir tanto do lado materno quanto paterno. Além do fator genético, alguns hábitos agravam a condição, como tabagismo e exposição solar excessiva.
Embora afete ambos os sexos, a alopecia androgenética é mais comum em homens devido aos níveis mais elevados de hormônios masculinos.
Como tratar a alopecia androgenética?
O tratamento envolve o uso de medicamentos como finasterida e minoxidil, que ajudam a retardar a progressão da doença e estimular o crescimento capilar. No entanto, esses medicamentos podem apresentar efeitos colaterais, como espessamento de pelos corporais, inchaço e, em alguns casos, impactos na libido e na função erétil.
O transplante capilar é uma opção para casos avançados, mas deve ser combinado com o uso contínuo de medicamentos para manutenção dos resultados.
A única maneira de evitar a progressão da doença e a calvície é fazendo o tratamento com medicamentos orais ou tópicos em casa e tratamentos de consultório. Eles fazem o folículo ficar “mais ativo”, aumentando a quantidade de fios e o seu volume.
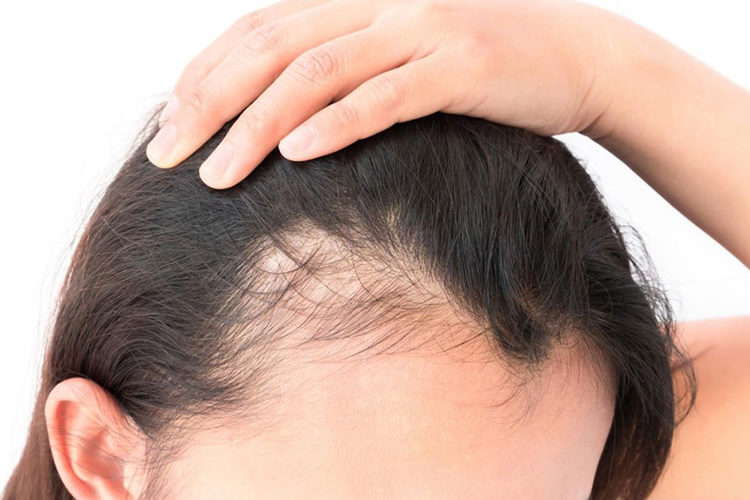 Foto: julianafonte.com.br
Foto: julianafonte.com.br
Procedimentos com laser, terapia regenerativa e eletroporação de medicamentos diretamente no couro cabeludo aceleram bastante a recuperação dos fios. “Muitas vezes, o paciente chega ao consultório achando que já precisa de implante capilar e conseguimos reverter o quadro”, afirma Bordin. O tratamento em casa é para a vida toda. Se o paciente suspende o uso dos medicamentos, o resultado desaparece em poucos meses.
“Existem poucos laseres que realmente funcionam, mas estes poucos já geram grande resultado. E a infusão de medicamentos pela MMP ou pela eletroporação (sem uso de agulhas) é uma das grandes diferenças dos últimos anos”, acrescenta a especialista.
“Finasterida e dutasterida devem ser evitados em pacientes com história de câncer de mama. Também podem gerar diminuição do volume espermático. Não geram infertilidade, mas, se o homem já tem um espermograma alterado, pode dificultar a chance de gestação. Estes efeitos não ocorrem apenas durante o uso do medicamento. Também são relatados (pequena chance, mas pode ocorrer) diminuição da libido e ereção”, alerta Bordin.
Procedimentos complementares
Além dos tratamentos medicamentosos, procedimentos como laser e infusão de medicamentos no couro cabeludo têm mostrado bons resultados nos últimos anos. Segundo Bordin, a aplicação direta dessas substâncias melhora a eficácia do tratamento e reduz os efeitos colaterais.
Hábitos como o uso de shampoos adequados, alimentação balanceada e controle do estresse também podem ajudar a preservar a saúde capilar. O acompanhamento médico é essencial para definir a melhor abordagem para cada paciente.
Fonte: CNN Brasil
Problemas para dormir? Médico compartilha um jogo cerebral simples que ajuda a pegar no sono
Os truques citados pelo especialista são uma forma de dizer o cérebro que é seguro adormecer.
A hora de dormir é a hora mais prazerosa após um longo dia. Para outros, é como se deitar na cama para pegar no sono iniciasse um campo de batalha. No entanto, de acordo com o médico Scott Walter, de Connecticut, nos Estados Unidos, em um vídeo que já acumula mais de 4,3 milhões de visualizações no TikTok, existem truques fáceis — além do óbvio — para ajudar no processo de adormecer.
/i.s3.glbimg.com/v1/AUTH_da025474c0c44edd99332dddb09cabe8/internal_photos/bs/2023/k/M/KJPc6ATQKXVNwFgDxXGw/beautiful-asian-young-woman-sitting-bed-take-sleeping-pill-night-medicine-bedroom-unhealthy-sick-indian-female-suffers-from-insomnia-headache-depressed-girl-holds-antidepressant-meds.jpg) Foto: FreePik
Foto: FreePik
Embaralhamento cognitivo
“Sou médico e às vezes tenho dificuldade em adormecer, e vou contar sobre o método que funcionou para mim, uma vez que o aprendi. Não envolve tomar melatonina ou outros suplementos, não envolve tomar banho quente antes de dormir, nem mesmo ler. É um simples exercício mental que chamamos de embaralhamento cognitivo”, promete o especialista.
Segundo ele, este método, que consiste em reorganizar os pensamentos, é como embaralhar um baralho de cartas. Desta forma, se torna possível distrair a mente de pensar conscientemente pois isso atrapalha o processo de adormecimento.
O especialista explica que existe mais de um tipo de embaralhamento. Um deles é pensar qualquer palavra ou forma que venha à mente de forma aleatória, que não tenham relação entre eles.
“Por exemplo, vaca, folha, sanduíche, manteiga, fígado, coisas assim. Apenas coisas aleatórias que não fazem sentido”, afirma o médico.
O outro, também indicado por Walter, é escolher uma letra do alfabeto, e em seguida, iniciar uma contagem dos batimentos do coração. A partir de oito batidas, uma palavra deve ser escolhida começando com a letra escolhida.
“Você deve estar se perguntando: ‘como isso realmente funciona?’. Além de distrair o seu cérebro, o embaralhamento cognitivo imita o que chamamos de ‘micro sonhos’, que ocorrem durante a transição até o sono. Então, é uma forma de dizer ao seu cérebro: ‘ei, é seguro dormir agora'”, explica o especialista.
Fonte: O Globo
O que é AVC? Entenda os sinais e por que o socorro imediato é essencial
Acidente vascular cerebral (AVC)
O Acidente Vascular Cerebral (AVC), popularmente conhecido como derrame, é uma das principais causas de morte e incapacidade no Brasil e no mundo. Apesar de ser mais comum em pessoas acima dos 60 anos, pode afetar indivíduos de qualquer idade, especialmente aqueles com fatores de risco como hipertensão, diabetes, colesterol alto, sedentarismo e tabagismo. O AVC ocorre quando o fluxo de sangue é interrompido ou quando há um rompimento de vasos no cérebro, o que provoca a morte de células cerebrais em minutos.
Há dois tipos principais de AVC: o isquêmico, responsável por cerca de 85% dos casos, é causado pela obstrução de uma artéria cerebral; já o hemorrágico ocorre quando um vaso se rompe e provoca sangramento no cérebro. Em ambas as situações, o tempo de resposta é fundamental para reduzir os danos neurológicos e aumentar as chances de recuperação sem sequelas.
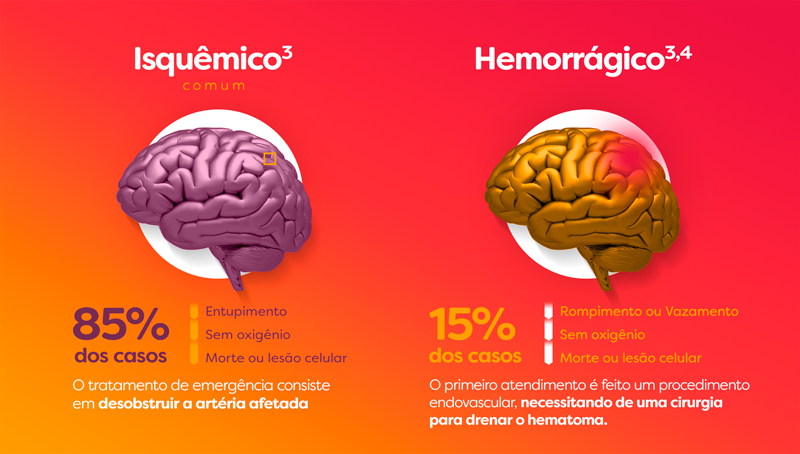 Foto: caminhosposavc.com.br
Foto: caminhosposavc.com.br
Os sintomas costumam surgir de forma súbita e podem incluir fraqueza ou dormência em um lado do corpo, paralisia facial — geralmente com a boca torta —, dificuldade para falar ou entender a fala, perda de visão em um ou ambos os olhos, tontura, desequilíbrio, dor de cabeça intensa e confusão mental. Esses sinais não devem ser ignorados. O atendimento médico imediato é essencial. Ao suspeitar de um AVC, a orientação é ligar para o SAMU (192) ou procurar o pronto-socorro mais próximo sem hesitar.
Um método prático para identificar o AVC é o teste SAM, que envolve três passos: pedir para a pessoa sorrir (um lado do rosto pode estar paralisado), levantar os braços (um deles pode não subir) e repetir uma frase simples (a fala pode estar embolada). Qualquer alteração nesses testes já é motivo para acionar o socorro.
Além do atendimento rápido, a melhor forma de enfrentar o AVC é a prevenção. Manter a pressão arterial sob controle, adotar uma alimentação equilibrada, praticar atividades físicas, evitar o cigarro e o consumo excessivo de álcool, além de fazer acompanhamento médico regular, são atitudes que reduzem consideravelmente o risco. Falar sobre o tema e divulgar os sinais de alerta é uma forma de salvar vidas — talvez até a sua.
 Foto: clinicaimr.com
Foto: clinicaimr.com
Fatores de risco:
– hipertensão;
– diabetes;
– tabagismo;
– consumo freqüente de álcool e drogas;
– estresse;
– colesterol elevado;
– doenças cardiovasculares, sobretudo as que produzem arritmias;
– sedentarismo;
– doenças do sangue.
Existem fatores que podem facilitar o desencadeamento de um Acidente Vascular Cerebral e que são inerentes à vida humana, como o envelhecimento. Características genéticas, como pertencer a raça negra, e história familiar de doenças cardiovasculares também aumentam a chance de AVC. Esses indivíduos, portanto, devem ter mais atenção e fazer avaliações médicas mais frequentes.
Reabilitação:
Parte importante do tratamento, o processo de reabilitação muitas vezes começa no próprio hospital, a fim de que o paciente se adeque mais facilmente a sua nova situação e restabeleça sua mobilidade, habilidades funcionais e independência física e psíquica. Esse processo ocorre quando a pressão arterial, o pulso e a respiração estabilizam, muitas vezes um ou dois dias após o episódio de Acidente Vascular Cerebral e é conduzido por equipe multiprofissional, formada por neurologistas, enfermeiros, fisioterapeutas e terapeutas ocupacionais.
O processo de reaprendizagem exige paciência e obstinação do paciente e, também, do seu cuidador, que tem uma função extremamente importante durante toda a reabilitação. Outro aspecto de considerável importância é a reintrodução do indivíduo no convívio social, seja por meio de leves passeios, compras em lojas ou quaisquer atividades comuns à sua rotina normal.
Fonte: jerbersonjosue.blogspot e bvsms.saude













